- Дайджест работы докторов Тараса и Романа Рокиты за январь-апрель 2026 года
- Как разрабатывать руку после вывиха плеча
- Вывих тазобедренного сустава после эндопротезирования
- Дайджест работы докторов Тараса и Романа Рокиты за ноябрь-декабрь 2025 года
- Дайджест работы доктора Рокиты за август-октябрь 2025 года
- Архив статей
Боли в колене: симптомы, диагностика и лечение
Коленный сустав - не только самый крупный, анатомически сложный и подвижный. На него, как на все суставы нижних конечностей, приходится очень высокая нагрузка. Поэтому травмы и заболевания коленных суставов занимают первое место в структуре повреждений опорно-двигательной системы. Основным признаком патологии является боль, но ее характер, локализация, продолжительность и интенсивность могут различаться, что может служить дополнительным диагностическим признаком повреждения колена.
Какие симптомы сопровождают боль в колене?
Боль в коленном суставе может возникать в мягких тканях, коже и костно-связочном аппарате колена. Раздражения воспринимаются нервными окончаниями, расположенными во всех частях тела, кроме головного мозга. Существует 2 типа болевых рецепторов. Тип А (миелиновые волокна) воспринимает высокоинтенсивные раздражения и передает сигнал со скоростью 6-30 м/с. Дельта А – ноорецепторы расположены в коже и суставах. Они активизируются при травмах, и при их раздражении ощущается резкая мгновенная боль в колене.
Второй тип – С-волокна. Они более примитивно устроены, не покрыты миелиновой оболочкой (немиелинизированные) и проводят сигналы со скоростью 0,5-2 м/с. При этом ощущается «медленная боль в колене» – тупая, ноющая, жгучая. Эти волокна являются полимодальными – отвечающими на несколько видов раздражителей:
- механические;
- химические;
- температурные.
При травме тканей, воспалении, интоксикации выделяются химические вещества, воздействующие на С-волокна. При воспалении также происходит локальное повышение температуры, вызывающее активность ноорецепторов.
При раздражении разных типов рецепторов человек ощущает боль в колене сбоку с внутренней стороны (или внешней, а также под коленом, по центру) разной интенсивности (острую, тупую, ноющую) и периодичности (постоянную, кратковременную). Различные причины, вызывающие болевой синдром, проявляются и другими симптомами повреждений коленного сустава:
- отеком мягких тканей и увеличением размеров сустава;
- гематомами и точечными кровоизлияниями в мягкие ткани;
- изменением окраски кожи коленки – покраснением или синюшностью;
- повышением температуры – местным (в области сустава) или общим;
- тугоподвижностью;
- ощущением нестабильности, «выскакивания» головки кости;
- аномальной подвижностью колена (боковым смещением, синдромом «выдвижного ящика» – смещением голени вперед при согнутой конечности);
- слабостью мышц, быстрой утомляемостью при движении;
- крепитацией, скрипом и хрустом при распрямлении/сгибании конечности в колене;
- затруднениями или невозможностью полностью распрямить ногу в коленном суставе – чувством «зацепки»;
- деформацией коленного сустава.
Так как механические и химические раздражители возбуждают нейроны, не изолированные миелиновой оболочкой, то импульсы могут «перескакивать», и болевые ощущения возникают в частях тела, удаленных от коленного сустава. Так, например, при псориатическом артрите болезненность ощущается в области пяток, пояснице.
Подразделяется боль в коленном суставе на:
- механическую – усиливается после или при нагрузке и утихает после отдыха – при механических травмах - яркий пример: острая боль в колене при ходьбе;
- сосудистую – постоянную, тупую, ощущается такая ноющая боль в колене ночью, а утром и при движении конечности исчезает;
- стартовую – появляется в самом начале нагрузки на коленный сустав, затем также быстро проходит и возвращается при длительном напряжении;
- блокадную – возникающую при компрессии хрящей и менисков поверхностями эпифизов костей.
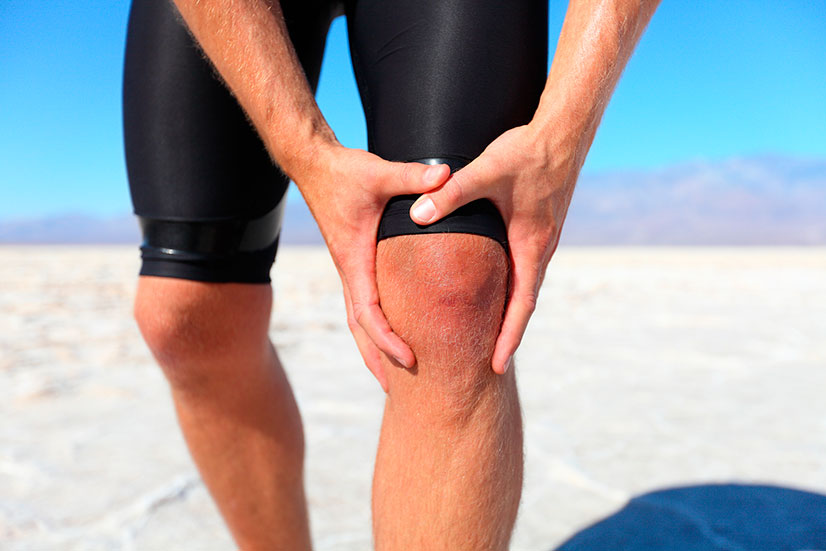
Боль – сигнал о происходящих в суставе колена патологических процессах – биохимических, иммунологических, механических (травма) и физиологических. Болевые ощущения раньше считались полезными и необходимыми для мониторинга прогрессирования заболевания и эффективности лечения. Поэтому устранять синдром не рекомендовалось. Сегодня врачи не считают необходимым, чтобы больной терпел болевые ощущения до полного излечения.
Когда необходима консультация врача?
Если пациент испытывает боль в колене сбоку с внешней стороны, под чашечкой, и это происходит регулярно, продолжительно или короткое время, но очень интенсивно, то следует пойти на консультацию к соответствующему врачу:
- травматологу, если имеется травма сустава, чтобы подтвердить или исключить перелом, вывих, разрыв менисков, околосуставной сумки и связок;
- ортопеду при подозрении на артроз;
- артрологу при появлении симптомов артрита;
- ревматологу при аутоиммунном воспалении колена.
Устранить или снизить болевые ощущения в колене могут врачи физиотерапевты, мануальные терапевты и массажисты. К ним обращаются после проведения соответствующих исследований.
Сопутствующие симптомы, перечисленные выше, также требуют незамедлительного обращения к врачу независимо от того, сколько признаков имеется в наличии. Симптомы различаются по силе, локализации и могут являться диагностическими признаками патологии. Боль в колене может быть острая, жгучая, ноющая или резкая. Также насторожить должны хруст в колене и резкая боль.
Причины болей в колене
Боль в коленном суставе вызывают различные заболевания и травмы. Самыми распространенными повреждениями колена являются:
Остеоартроз
Синонимы – остеоартрит, деформирующий артроз, артроз. Это дистрофически-дегенеративный процесс, при котором гиалиновые хрящи суставных поверхностей претерпевают патологические изменения. Нарушение метаболизма вызывает повреждение хрящевой, костной ткани и связочного аппарата сустава колена. При остеоартрозе у пожилых людей часто ощущается боль в колене сбоку. Для патологии характерна утренняя и стартовая боль. Для оценки стадии остеоартроза используется 10-бальная визуальная аналоговая шкала, по которой оценивают тип, выраженность и продолжительность болевого синдрома.
Реактивный артрит колена
Острое воспаление коленного сустава, вызванное инвазией инфекционного агента. Резкая боль в колене при этой патологии ощущается постоянно, она усиливается при движении конечности.
Болезнь Рейтера
Вид реактивного артрита, обусловленного генетическими аномалиями. Его основная характеристика - сильная боль в колене, являющаяся постоянной и нарастающей при движении.
Ревматоидный артрит
Для коленных суставов довольно редкое аутоиммунное заболевание, при котором воспаление отмечается во всех соединительнотканных структурах организма. Болевой синдром отмечается постоянно, происходит деформация сустава и поражаются внутренние органы, пациент испытывает сильные боли в колени при сгибании и даже во время покоя.
Подагра
Редко поражает коленный сустав. Патология вызвана нарушением метаболизма и отложением кристаллов мочевой кислоты в тканях сустава и прилежащих связках, мышцах. Отмечается острая колющая боль в колене, которую некоторые пациенты описуют как непереносимую и приступообразную.
Псевдоподагра
Характерна именно для сустава колена. Причина патологии сходна с подагрой, но в тканях происходит отложение солей кальция. Симптомы тоже совпадают с предыдущими.
Травмы
Разрыв связок колена, внутрисуставной перелом, разрыв мениска, перелом коленной чашечки. При травме боль в колене как иголокй: мгновенная, острая, сильная. При иммобилизации она несколько стихает и усиливается при движении.
Бурсит
Воспаление суставной капсулы, для него характерна острая боль при ходьбе в колене, усиливается при любом движении в суставе.
Тендинит
Воспаление сухожилия колена, приводящее к его дистрофии. Боль варьирует от сильной до очень сильной. Усиление синдрома отмечается при движении сустава, изменении погоды, ощупывании (пальпации) сустава; может ощущаться также пульсирующая боль в колене.
Тендиноз
Дистрофические изменения в сухожилиях крупных мышц колена, сопровождающиеся кальцификацией тканей и их перерождением. Боль, выраженная во время движения, стихает в покое.
При воспалении раздражение болевых рецепторов вызывают воспалительные цитокины, токсины патогенных микроорганизмов, компрессия нервных окончаний выпотом в полость сустава, мягкие ткани или кровоизлияние. При травмах колена на рецепторы оказывают механическое воздействие отломки кости, хряща. При нарушении целостности тканей колена (раны, ожоги) боль вызывает повреждение нервных волокон в этих тканях. Отложение солей провоцирует болевой синдром при давлении кристаллов на нервные ткани.
Диагностика болей в колене
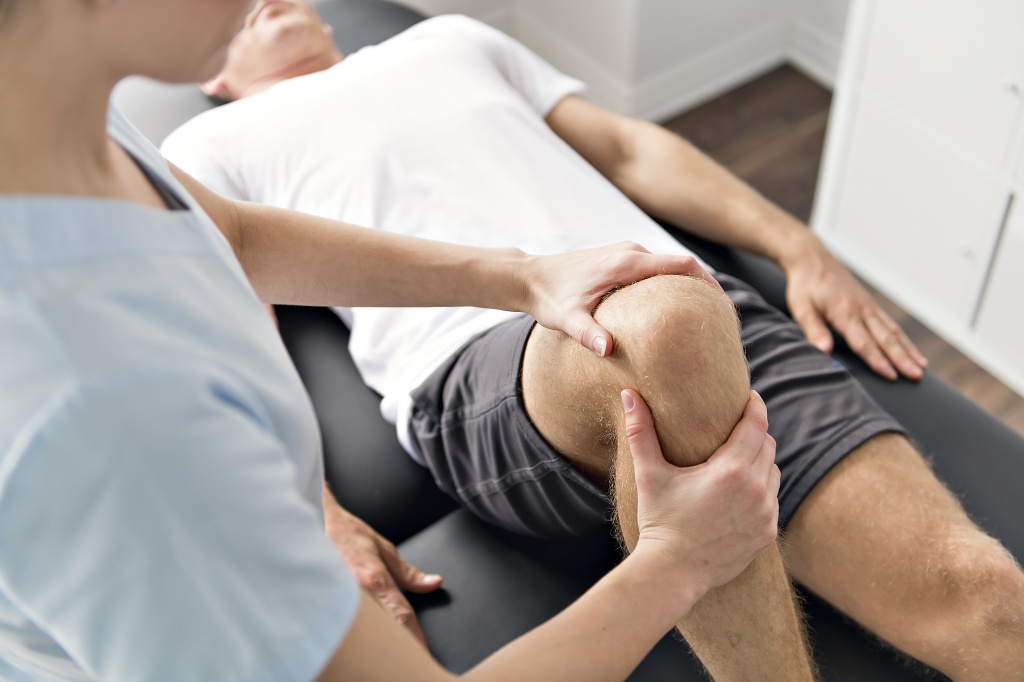
При травмах и повреждениях болевые ощущения локализуются в различных областях колена. В таблице представлена локализация боли в зависимости от патологии:
|
Наименование патологии коленного сустава |
Локализация в колене |
|
Бурсит, тендинит, артрит |
в передней части |
|
Разрыв связок и мениска, остеоартрит |
с боков |
|
Разрыв мениска, киста Бейкера |
в задней части |
|
Остеоартрит, бурсит, артрит, разрыв связок, травма |
во всем колене |
Кроме локализации болевых ощущений в колене, для постановки диагноза применяют различные стандартные тесты. Чтобы оценить боль в коленном суставе, применяют десятибалльную визуальную аналоговую шкалу и индекс Лекена. Для выявления причин болей в колене проводят лабораторные анализы:
- клинический анализ крови для подтверждения воспаления – СОЭ, уровень лейкоцитов;
- биохимический анализ – для установления воспалительного процесса и его активности;
- исследование изменения уровня лизосомальных ферментов в крови и суставной жидкости для дифференцировки ревматизма, псориатического полиартрита;
- иммунологический анализ крови и синовиальной жидкости для раннего выявления ревматоидного артрита сустава колена;
- гистологические и биохимические исследования синовиальной жидкости;
- иммуноэлектрофорез – исследование на определение уровня иммуноглобулинов класса А, G и М.
Лабораторные и физикальные исследования не могут дать полную картину состояния коленного сустава. Их необходимо дополнять инструментальными методами:
- рентгенографией;
- МРТ, КТ;
- артроскопией, в том числе с биопсией тканей колена;
- артрографией.
При подозрении на сосудистую боль в колене назначают флебографию или допплерографию. Для дифференциальной диагностики могут применяться и другие диагностические методы.
Боль в колене: лечение
Купирование болевого синдрома в коленном суставе происходит путем воздействия на болевые рецепторы:
- медикаментозных препаратов – анальгетиков, спазмолитиков, опиатов;
- контрраздражения, блокирующего прохождение импульса по нейронам – растирания поверхности колена, нанесения раздражающих мазей, воздействия электрического тока высокой частоты и низкой интенсивности, акупунктуры.
Медикаментозная терапия используется для устранения причин боли в коленном суставе:
- от воспаления – нестероидные противовоспалительные средства, стероидные препараты;
- при травме и дефектах хряща сустава – хондропротекторы;
- от аутоиммунных нарушений – антиревматоидные лекарства;
- при сосудистой боли в колене – сосудорасширяющие средства.
Для повышения эффективности медикаментозного лечения колена его дополняют физиотерапией:
- электрофорезом с лекарствами;
- магнитами;
- УФ-облучением;
- ультразвуковой или УВЧ-терапией;
- лазерным воздействием;
- гидротерапией – сероводородными, азотными, радоновыми ваннами;
- грязелечением.
Часто используется несколько методов физиотерапии. Кроме того, назначают различные виды массажа, ЛФК, диетотерапию. Современный метод лечения патологий коленного сустава – плазмолифтинг или PRP-терапия показал высокую эффективность, особенно при воспалении колена. Обогащенная тромбоцитами плазма пациента, введенная в сустав, стимулирует регенерацию тканей.
При травмах требуется иммобилизация коленного сустава. Шинирование и наложение лонгеты применяется при переломах, разрывах связок и мениска. Для профилактики повреждений колена в период реабилитации после операции, а также в случае, если не требуется полная неподвижность сустава, применяют тейпирование – наложение кинезио тейпа или специальной хлопковой ленты, которая фиксируется на колене с помощью клеевого слоя. При тейпировании происходит устранение болевого синдрома.
Операция на коленном суставе показана в случае, если перечисленные консервативные методы не дают положительного результата. Для лечения патологий, вызывающих боль в суставе колена, предпочтение отдается малотравматичным методам артроскопии и пунктирования.
Артроскопические методы используют для:
- диагностики состояния коленного сустава;
- проведения лечебных процедур – промывания полости сустава, введения лекарственных средств;
- реконструкции разорванных связок;
- удаления из полости колена посторонних тел;
- восстановления повреждений хряща;
- проведения туннелизации – заполнения новой тканью дефектов хряща или кости.
При необратимом повреждении коленного сустава проводят частичную или полную его замену имплантатом. Операция тотального эндопротезирования коленного сустава имеет послеоперационные осложнения, требует ревизии искусственного сустава через определенный промежуток времени. Поэтому ученые продолжают совершенствовать методы лечения суставов.
Первая помощь в домашних условиях
Для большинства людей, когда появляется боль в колене, чем лечить становится основным вопросом. Доврачебную помощь при травме или остром состоянии коленного сустава оказывают следующим образом:
1. Прикладывают лед к колену для уменьшения боли и стимулирования кровообращения. Также холод активизирует процессы регенерации и самовосстановления тканей. Холодовое воздействие не должно превышать 20 мин.
2. Обеспечивают отдых. Снижение двигательной активности способствует устранению нагрузки на сустав и купированию боли.
3. Иммобилизуют с помощью эластичного бинта или кинезио тейпа. Такие методы фиксации помогают стабилизировать сустав, сохраняя микроциркуляцию тканей и не нарушая их трофику.
4. Приподнимают конечность, чтобы уменьшить отек.
Применять лекарственные препараты без консультации врача не рекомендуется, чтобы не исказить картину заболевания.
Профилактика боли в колене
Для того чтобы коленные суставы не болели, необходимо придерживаться простых мер профилактики:
- Контролировать вес и поддерживать нормальную массу тела.
- Избегать травм.
- Соблюдать правила и дозировать нагрузку во время занятий спортом и тренировок.
- Тренировать гибкость сустава и силу мышц с помощью гимнастических упражнений, плавания, ходьбы.
- Соблюдать питьевой режим для поддержания эластичности хрящей, связок и объема внутрисуставной жидкости.
- Придерживаться правильного питания.
- При нестабильности коленного сустава и занятии травмоопасными видами деятельности носить специальные наколенники.
- Вводить в рацион витаминные добавки и микроэлементы, способствующие укреплению костей и связок.
- Применять природные хондропротекторы – желатин, агар-агар.
- Вовремя лечить инфекционные, сосудистые и аутоиммунные заболевания.
- Избегать перегрузок коленного сустава.
- Регулярно проходить медицинский осмотр.
Изменение образа жизни, соблюдение мер профилактики поможет предупредить развитие заболеваний коленей и избавить от боли в суставах.
Если вы почувствовали дискомфорт и боль в колене, которая долго не проходит, незамедлительно обращайтесь к врачу, чтобы вовремя вылечить недуг. Доктор Тарас Рокита имеет большой опыт диагностики и лечения различных болезней и травм колена. Записывайтесь на прием!
После модерации отзыв будет опубликован!
 Тарас Рокита
Тарас Рокита
