- Дайджест работы докторов Тараса и Романа Рокиты за январь-апрель 2026 года
- Как разрабатывать руку после вывиха плеча
- Вывих тазобедренного сустава после эндопротезирования
- Дайджест работы докторов Тараса и Романа Рокиты за ноябрь-декабрь 2025 года
- Дайджест работы доктора Рокиты за август-октябрь 2025 года
- Архив статей
Разрыв крестообразных связок
Со времен Галена крестообразные связки известны, как структура, стабилизирующая коленный сустав. Сегодня в связи с популярностью спорта и экстремальных видов отдыха количество травм коленного сустава стремительно растет. Причем разрыв передней крестообразной связки встречается гораздо чаще (86%), чем разрыв сразу нескольких крестообразных связок коленного сустава. Несмотря на более чем двухвековую историю лечения этой патологии, многие вопросы терапии разрыва вызывают дискуссии, а методы продолжают совершенствоваться.
Патоморфология разрыва крестообразных связок коленного сустава
Устойчивость коленного сочленения поддерживает связочно-суставный аппарат, в который включены и крестообразные связки (КС). При разрыве крестообразных связок голень мигрирует вперед и вовнутрь (передняя) или назад и наружу (задняя). Согласно статистическим данным, разрыв передней крестообразной связки диагностируется в 20-28 раз чаще травм задней КС. Морфофункциональные особенности крестообразной связки определяют природу травм, провоцирующих ее разрыв. Все факторы, вызывающие разрыв, можно объединить в две группы:
1. Контактное воздействие – вектор силы напрямую приходится на колено, голень или бедро.
2. Неконтактное воздействие – травма вызвана энергией движения самой конечности при ее нефизиологическом положении.
У молодых мужчин травма крестообразных связок коленного сустава встречается чаще, что обусловлено активным образом жизни этой возрастной группы. Но если сравнить травматизм у женщин и мужчин, занимающихся спортом, то выяснится, что частота разрыва крестообразной связки у женщин гораздо выше. Это объясняется особенностями строения и гормонального фона женского организма:
1. Большей величиной угла Q (между осями, проходящими через наружную точку таза, коленный сустав и голень), обусловленной широким тазом – при латеральном смещении голени основное нагрузочное воздействие прилагается к крестообразной связке и детерминирует ее разрыв.
2. Меньшим расстоянием между мыщелками – у женщин при ротации голени с распрямленным коленом крестообразная связка трется о край вырезки, ослабляя ее и увеличивая вероятность разрыва.
3. Слабее бедренные мышцы, составляющие единое целое с капсульно-связочным коленным аппаратом. При слабых мышцах основная нагрузка приходится на крестообразную связку колена и повышает риск ее разрыва.
4. Рассогласованность мышц бедра – передние у женщин сокращаются сильнее и реагирует на сигнал быстрее, чем задние мышцы, поэтому при сгибании колена голень сильнее выдвигается вперед, а реакция мышц, удерживающих ее от смещения, отстает и связка рвется.
5. Женские половые гормоны снижают эластичность и прочность связок, что увеличивает вероятность разрыва КС.
В XIX в. французский хирург Амедэ Бонне описал разрыв крестообразной связки колена и доказал, что эта травма встречаются гораздо чаще, чем тогда считалось. Обособленный разрыв крестообразных связок встречается реже, чем сочетанная травма связок и надколенника, мыщелков бедренной кости и менисков.
Симптомы разрыва крестообразной связки коленного сустава
Соотечественник и современник Бонне – Поль Сегон сумел определить сопутствующие признаки травматизации. Итак, рассматривая комплексно разрыв крестообразной связки, симптомы будут следующие:
- резкая интенсивная боль в коленном суставе;
- часто слышимый шумовой эффект – щелканье, треск;
- быстрый отек сустава и выпот в его полость;
- избыточная подвижность (вперед/назад) коленного сустава.
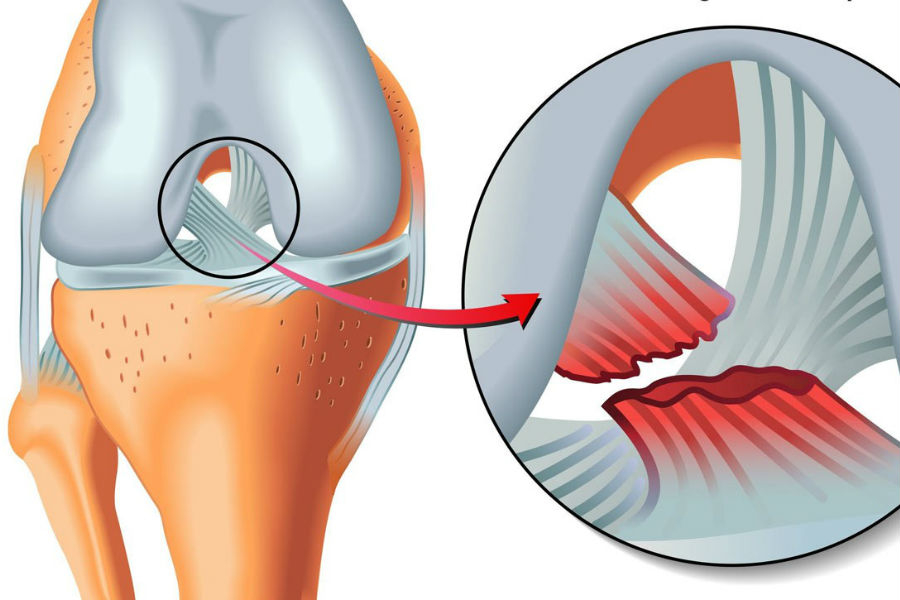
Ограничение диапазона мобильности коленного сустава является приспособительной реакцией – больной щадит пораженный сустав. С появлением лучевых и эндоскопических методов исследования список признаков разрыва крестообразной связки увеличился, что позволяет дифференцировать патологию, установить степень разрыва и назначить правильное лечение.
Методы терапии при разрывах крестообразных связок колена
Методика терапии, если случился разрыв крестообразных связок колена, зависит от степени тяжести травмы и ее давности. Так, если вам диагностирован частичный разрыв крестообразной связки, лечение может заключаться в консервативной терапии. Она показана сразу после разрыва, при повреждении 1 и 2 степени тяжести и в восстановительный период, как поддерживающее лечение.
При свежем разрыве лечение направлено на купирование симптомов патологии и включает:
- обезболивание;
- введение НСПВП.
В первые сутки после разрыва "крестов" показан постельный режим, холод и иммобилизация коленного сустава ортезом или эластичным бинтом. Через 2-3 суток двигаться нужно, не нагружая поврежденную конечность – с опорой на трость, костыли. При гемартрозе экссудат из капсулы сустава отсасывают с помощью шприца.
Во втором реабилитационном периоде рекомендуют упражнения для восстановления мобильности сустава, укрепления бедренных мышц, предупреждения контрактуры сочленения. В этом периоде могут применяться методы физиотерапии:
- криотерапия;
- магниты;
- УВЧ;
- ультразвук.
В третьем периоде реабилитации сустав должен полностью восстановить свои функции. Только в таком случае результат консервативного лечения считается удовлетворительным. Если признаки нестабильности коленного сустава сохраняются, то следует говорить о несостоятельности связки. В таком случае, если у вас все еще наблюдается разрыв крестообразных связок, операция будет вашим приоритетным методом лечения.
Попытки сшить поврежденные связки были предприняты еще в 30-х годах прошлого века. Но в результате ушивания дефекта отмечалась тугоподвижность сустава. Терапия пошла по пути трансплантации связок после их полного разрыва. Использование синтетических материалов для замены крестообразных связок также показало несостоятельность метода, хотя с появлением новых синтетических тканей работы в этом направлении продолжаются.
Уже опубликованы данные о применении оригинального эндопротеза «Донна-М» из полиэтилентерефталата. Клинические исследования эндопротеза продолжались 4 года. У 95% пациентов с разрывом связок и нестабильностью сустава отмечались хорошие и отличные результаты протезирования. Через год функция сустава полностью восстанавливалась.
Сегодня для трансплантации используют:
- аутотрансплантаты – материалы, взятые у самого пациента – сухожилия полусухожильной и тонкой мышц, связка надколенника;
- аллотрансплантаты – материалы, взятые у донора и подготовленные.
Аутотрансплантаты обладают преимуществами – благодаря наличию костных блоков приживляемость происходит «кость-в-кость». Отсутствует отторжение подсаженного материала и эффективность операции выше. Но из-за проблем, связанных с последствиями изъятия материала, аутотрансплантаты из связки надколенника с костными блоками используются только в ¼ операций.
«Золотым стандартом» трансплантации связки коленного сустава является эндоскопическая операция. Она проводится под спиномозговой анестезией. Через проколы по 0.5-2 см в сустав вводят артроскоп. С его помощью врач производит ревизию коленного сустава. Если сопутствующих повреждений нет, то эндоскопическим методом хирург подготавливает ложе для новой крестообразной связки.
В бедренной и большеберцовой кости формируют канал, через который заводится аутопротез. Она натягивается и фиксируется несколькими методами:
- специальными винтами из саморассасывающегося материала. Через 2 года они полностью рассасываются;
- титановыми винтами – при недостаточной прочности костной ткани;
- с помощью петель, один конец которых фиксирует связку, а другой закрепляется в туннеле.
Успешность восстановления связки коленного сустава после разрыва зависит от прочности трансплантата, метода его крепления, силы натяжения и расположения.
После извлечения инструментов проколы ушивают. На коленный сустав накладывают фиксирующую повязку или ортез, не ограничивающие движения. В последствии проводится поддерживающая терапия, физиотерапия, ЛФК.
Реабилитация после лечения разрыва крестообразных связок коленного сустава
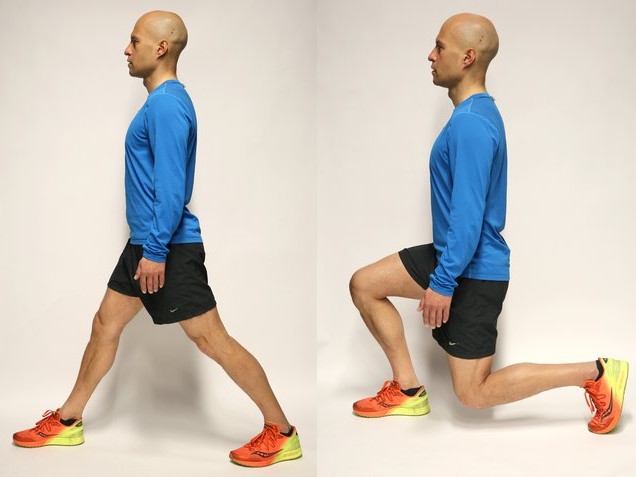
Период восстановления начинается сразу после операции. Реабилитация происходит в несколько этапов:
1. 1-7 день – пациент ходит, используя опору – костыль или трость до появления слабой боли. Также он выполняет движения обоими ногами – сгибание/разгибание коленного сустава, качание стопой, напряжение/расслабление квадрицепса.
2. 7-14 дней – кроме перечисленных упражнений, добавляют неглубокое приседание с опорой о стену и подъем на мысках.
3. До 30 дней – ходьба без опоры, подъем и отведение ноги в положении лежа, занятия на тренажерах, имитирующих ходьбу на лыжах.
4. До 45 дней – упражнения выполняются с отягощением, продолжаются занятия на тренажерах, добавляют плавание.
5. До 6 месяцев – спортсмены могут вернуться к тренировкам, остальным пациентам показаны регулярные занятия ЛФК.
Через 1 год функции сустава колена полностью восстанавливаются, и пациент может вернуться к привычной деятельности.
Распространенные вопросы
От чего зависит цена операции трансплантации крестообразной связки коленного сустава?
На формирование цены влияют: сложность и объем операции, стоимость имплантата, цена расходников и лекарственных препаратов.
Через сколько времени после травмы может быть проведена операция восстановления?
Операцию рекомендуется проводить после завершения острого процесса – через 3 недели и до 6 месяцев. В некоторых случаях осложнение в виде нарушения стабильности сустава происходит через несколько лет после травмы и тогда делают операцию.
Остаются ли шрамы на колене после операции?
Небольшой шрам может остаться на месте забора аутоимплантата. Шрамы на месте проколов практически незаметны.
Применяются ли после операции ортопедические конструкции для фиксации коленного сустава?
Прооперированный сустав нуждается в поддержке сроком 1,5 месяца. Для снятия напряжения применяют эластичные бинты, специальные ортезы, бандажи для колена.
Когда можно вернуться к занятиям спортом?
После завершения периода восстановления – через 6 месяцев.
Доктор Тарас Рокита уже много лет специализируется на лечении суставов и связок, имеет большой опыт в лечении крестообразных связок колена. Чтобы записаться на прием, заполните форму ниже.
После модерации отзыв будет опубликован!
 Тарас Рокита
Тарас Рокита
