- Дайджест работы докторов Тараса и Романа Рокиты за январь-апрель 2026 года
- Как разрабатывать руку после вывиха плеча
- Вывих тазобедренного сустава после эндопротезирования
- Дайджест работы докторов Тараса и Романа Рокиты за ноябрь-декабрь 2025 года
- Дайджест работы доктора Рокиты за август-октябрь 2025 года
- Архив статей
Боль в тазобедренном суставе
Тазобедренный сустав является самым крупным сочленением в опорно-двигательной системе человека. Все движения конечностей и туловища совершаются при непосредственном участии тазобедренного сустава. На него приходится нагрузка, в несколько раз превышающая вес тела. По статистике, с жалобами на боль в тазобедренном суставе – артралгию, ежегодно к врачам обращается около 50% людей после 40 лет. С возрастом эта цифра увеличивается, и в группе населения старше 70 лет на артралгию жалуются более 90%. Боль – важный симптом, с помощью которого организм сигнализирует о наличии повреждающего фактора, о необходимости его устранения. Поэтому игнорировать, терпеть ее нельзя.
Боль в тазобедренном суставе: причины
Боль в тазобедренном суставе возникает из-за раздражения ноорецепторов – звеньев ноцицептивной системы, передающей и воспринимающей болевой сигнал. Рецепторы боли находятся почти во всех тканях, в том числе и синовиальной. Особенность структуры тканей сустава такова, что в ответ на прямые и опосредованные раздражители почти мгновенно возникают болевые ощущения. В роли этих раздражителей выступают вещества, выделяющиеся при:
- сильных повреждающих воздействиях, в том числе механических (сжатие, растяжение);
- воспалении;
- локальной гипоксии.
Факторами, способствующими появлению боли в тазобедренном суставе, являются:
- возраст, который сопровождается естественными возрастными дегенеративно-дистрофическими процессами;
- раздражающие воздействия, оказываемые на ноорецепторы выростами кости – остеофитами;
- врожденные аномалии и патологии – тазобедренная дисплазия;
- генетически обусловленные нарушения;
- избыточный вес;
- чрезмерные нагрузки, обусловленные занятиями спортом, тяжелым физическим трудом;
- низкая двигательная активность – гиподинамия;
- травмы сустава – ушиб, перелом костей;
- растяжение связочно-сухожильного аппарата (обычно об этом свидетельствует боль в тазобедренном суставе, отдающая в ногу);
- воспалительные и инфекционные заболевания сустава;
- нарушение кровоснабжения и иннервации;
- длительный спазм мышц.
Кроме прямых повреждающих воздействий на тазобедренный сустав, боль могут вызывать опосредованные раздражители:
- изменение метеоусловий;
- переохлаждение;
- гиповитаминоз;
- гормональный дисбаланс;
- беременность;
- прием некоторых лекарственных препаратов – пероральных противозачаточных средств, антибиотиков пенициллинового ряда, транквилизаторов.
Артралгию могут вызывать системные патологии:
- гинекологические и урологические;
- неврологические;
- коллагенозы;
- нарушение обмена веществ;
- аутоиммунные – системная красная волчанка, ревматоидный артрит;
- острые вирусные заболевания;
- аллергия;
- болезни крови и патологии сосудов.
Многофакторность болевого синдрома часто вызывает затруднения в идентификации его причины возникновения. Ученые установили, что, помимо патологического процесса в суставе, в формировании боли играют роль и другие факторы:
- возраст;
- пол;
- принадлежность к определенной расе;
- семейное положение;
- социально-экономический статус;
- продолжительность заболевания;
- индекс массы тела;
- психологические факторы, например, стресс;
- состояние психического здоровья.
Перечисленные факторы влияют на выраженность боли.
Воспалительные заболевания, вызывающие боль
Основную группу воспалительных заболеваний тазобедренного сустава составляют артриты. В структуре заболеваний тазобедренного сустава артриты составляют 24-35%. Причиной патологии является воспаление. Заболевание может протекать в острой и хронической форме, поражая один или сразу оба сустава. По этиологическим признакам воспалительные артропатии подразделяют на:
- Неспецифические или гнойные.
- Специфические: туберкулезные, сифилитические, гонорейные.
- Инфекционно-аллергические, возникающие как осложнение инфекционных заболеваний – кори, бруцеллеза, дизентерии.
- Асептические: ревматоидный артрит, ювенильный ревматоидный артрит, юношеский артрит при болезни Крона, болезнь Бехтерева и Легга-Кальве-Пертеса.
- Метаболический.
- Анкилозирующий.
- Подагру.
Артрит или в случае с тазобедренным суставом коксит может сопровождаться воспалением синовиальной капсулы. В таком случае диагностируют:
- Первичный синовиальный коксит возникает при непосредственном внедрении воспалительного агента через раневую поверхность – во время операции или травмы.
- Вторичный синовиальный коксит обусловлен заносом в сустав инфекции с кровью или лимфой из очага хронического воспаления в организме.
Воспалительный артрит бывает сложно отделить от инфекционного, так как внедрение инфекции вызывает ответную реакцию в виде воспаления. При воспалении выделяются воспалительные медиаторы – вещества, которые синтезируются иммунными клетками. Это цитокины, фактор некроза опухоли и другие биоактивные вещества. При воспалении нервные волокна в тканях сустава становятся гиперчувствительными.
В ответ на движение, давление возбуждаются механорецепторы – нервные волокна с низким порогом чувствительности. Также активизируются ноцицепторы – волокна с высоким порогом чувствительности и «молчащие ноцицепторы». В процессе таких метаморфоз болевые ощущения возникают в ответ на воздействие стимулов, которые для здорового сустава являются «безболезненными» – движения, прикосновения, давление.
При хроническом воспалении чувствительные рецепторы испытывают постоянное раздражение. Это изменяет не только их функциональное состояние, но и активность проводящих нервные импульсы путей. Больной начинает постоянно испытывать сильную боль и не только в самом тазобедренном суставе, но и других здоровых тканях и частях тела. Такое состояние называют wind-up или суммация боли.
Пациент предъявляют жалобы на:
- онемение, покалывание, ползание мурашек – парестезии;
- жжение – дизестезию;
- гипералгезию – боль в отдаленных от сустава областях – бедре, голени, крестце, пояснице, паху.
Такие нейропатические боли наиболее характерны (73%) в случае воспаления сустава – коксита. Кроме болевого синдрома, при коксите присутствуют признаки воспаления – локальное повышение температуры, припухлость, покраснение. Скованность в суставе ощущается в утреннее время и проходит к вечеру, но может возникать и ноющая боль в тазобедренном суставе ночью.
Заболевания дегенеративного характера
Дегенеративные заболевания тазобедренного сустава или остеоартроз связывают с возрастными изменениями тканей. Патологию обнаруживают у каждого третьего человека в возрастной группе 45-64 лет. С возрастом уровень заболеваемости возрастает и уже после 65 лет встречается у 60-70% возрастного населения.
Коксартроз охватывает все структуры сустава – хрящ, субхондральную (лежащую непосредственно под хрящевой пластиной) кость, суставную сумку и внутреннюю ее часть – синовиальную оболочку, связки, мышцы, окружающие сочленение. У женщин коксартроз встречается в 7 раз чаще, чем у мужчин.
В основе дегенеративных процессов лежит нарушение метаболизма в тканях сустава. Его могут вызвать следующие факторы:
- Генетические – половая принадлежность (женский пол), мутации гена, отвечающего за синтез коллагена 2 типа, наследственные коллагенопатии (синдром Стиклера) и другие наследственные аномалии костей и суставов.
- Приобретенные – преклонный возраст, лишний вес, гормональный дисбаланс, оперативное вмешательство.
- Средовые – занятия спортом, тяжелый физический труд с перегрузками сустава, травмы.
Коксартроз нельзя считать только заболеванием пожилых. Дегенеративный процесс запускается гораздо раньше, но медленное прогрессирование патологии приводит к тому, что симптомы начинают проявляться в почтенном возрасте, отмечется ноющая боль в тазобедренном суставе в покое.
К сбою процессов метаболизма приводит хронический воспалительный процесс. Воспаление в синовиальной капсуле приводит к нарушению метаболизма хондроцитов, изменению преобладания процессов катаболизма/анаболизма. Воспалительные вещества нарушают стабильность хрящевого матрикса (сети, основы), активизируют ферменты, расщепляющие клетки хрящевой и костной ткани.
Все процессы приводят к атрофии хряща, при которых его поверхность из гладкой, блестящей, эластичной превращается в сухую, ломкую и покрытую дефектами (трещинами, изъязвлениями). Истончение гиалинового хряща приводит к локальным перегрузкам и образованию в местах наибольшего напряжения остеофитов, участков остеосклероза, подхрящевых (субхондральных) кист.
Основным симптомом коксартроза является боль. Она бывает разной по степени выраженности, продолжительности, характеру, времени. Эта разница обусловлена различием в механизмах воздействия на рецепторы боли. Так, например, механический тип болевых ощущений возникает под влиянием дневной физической нагрузки - боль в тазобедренном суставе, отдающая в ногу при ходьбе, и стихает после отдыха.
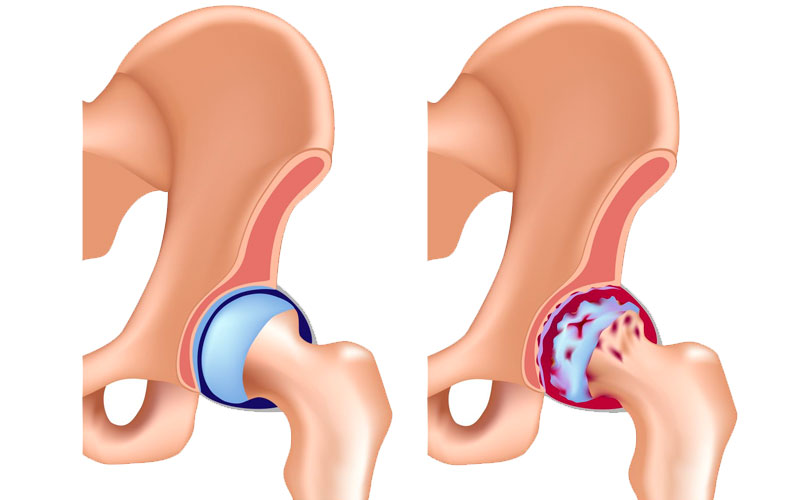
Этот тип боли обусловлен нарушением амортизационных свойств хрящевой ткани и подхрящевых костных структур. Это наиболее частый вид болевых ощущений при коксартрозе – тупая непрерывная боль в тазобедренном суставе в лежачем положении, ощущается в начале ночи. Ее возникновение связано с внутрикостной гипертензией из-за застоя крови в сосудах, питающих внутренние структуры тазобедренного сустава.
Также при коксартрозе отмечаются «стартовые» боли, которые появляются после состояния покоя при начале активного движения сустава. Они имеют незначительную (15-20 мин.) продолжительность и постепенно стихают. Болевые ощущения такого типа возникают из-за трения суставных поверхностей, на которые в покое оседает суставной детрит – частички хряща, костей, образующиеся при деструкции тканей.
Постоянная острая боль в тазобедренном суставе вызвана рефлекторным гипертонусом мышц и развитием реактивного (обусловленным иммунным ответом) синовита – воспаления синовиальной оболочки суставной капсулы. Кроме боли, при остеоартрозе отмечается:
- изменение формы сустава;
- нарушение подвижности сустава;
- нарушение походки (как приспособительный синдром);
- снижение силы и объема мышц конечности.
На снижение объема движений в тазобедренном суставе влияют фиброзные перерождения мышц и сухожилий, костные разрастания, нарушение архитектоники суставных поверхностей.
Дегенеративные процессы могут быть вызваны злокачественными процессами в организме с распространением метастазов в тазобедренный сустав. Также нарушение метаболизма может быть обусловлено недостаточностью микроциркуляции при сдавлении кровеносных сосудов опухолью.
Инфекционные заболевания, вызывающие боль
Пиогенный артрит вызывает инфекция, проникающая в сустав непосредственно через рану или с током крови/лимфы. Патогенные микроорганизмы в больших количествах накапливаются в синовиальной жидкости. Продукты их жизнедеятельности вызывают интоксикацию, а в ответ на чужеродный белок иммунная система отвечает продукцией соответствующих веществ. Поэтому и механизмы повреждения тазобедренного сустава различаются.
Инфекционное заболевание сустава классифицируют в зависимости от вида инфекционного агента и путей его проникновения внутрь сустава на 3 вида:
|
Вид пиогенного артрита |
Пути внедрения инфекционного агента |
Факторы риска |
|
Настоящий инфекционный артрит |
Патогенные микроорганизмы (вирусы, бактерии, грибки) проникают в синовиальную жидкость и воздействуют на прилежащие мягкие ткани |
|
|
Септический артрит |
Инфекция попадает в суставную полость с током крови из очага инфекции в организме |
|
|
Реактивный артрит |
Инфекционный агент в синовиальной жидкости уже отсутствует, а симптомы заболевания вызваны иммунным ответом |
|
|
Кратковременные суставные боли, ноющая боль в сочленении |
Симптом является проявлением другого, чаще всего вирусного заболевания. При этом изменений в суставах не происходит |
|
Инфекционное поражение тазобедренного сустава может быть вызвано:
- Бактериями – такой вид заболевания чаще всего отмечается у маленьких детей, школьников и пожилых людей, так как у них снижен иммунитет. Бактерии с током крови попадают внутрь капсулы из очагов внутри организма. Бактериальный артрит является осложнением бруцеллеза, плеврита, пиелонефрита, простатита, ЛОР-заболеваний, стоматологических патологий.
- Вирусами – заболевание вызывают вирусы, локализованные вне сустава, но они вызывают воспалительную реакцию в самом сочленении. Артрит вирусной этиологии может возникать на фоне гепатита С и В, герпеса, краснухи, ВИЧ, парвовирусной инфекции.
- Грибками – инфицирование сочленения происходит с током лимфы или крови, а также через открытую раневую поверхность. Инфицирование сустава вызывают патогенные грибки рода Кандида, групп криптококков, актиномицетов, гистоплазм, аспергилл.
Патогенные микроорганизмы являются триггерами – пусковым фактором гипериммунного ответа. Он сопровождается образованием клеток иммунной системы (Т-лимфоцитов СD+8), которые повреждают синовиальную оболочку и вызывают боль.
Инфекционный артрит проявляется по-разному в зависимости от вида инфекционного агента. Это могут быть симптомы воспаления, общей интоксикации, аллергической реакции. Патология сопровождается образованием гнойных абсцессов, распадом хрящевой ткани (туберкулезный артрит) или свищей (микотический артрит). Инфекционные заболевания тазобедренного сустава часто приводят к остеоартрозу, остеонекрозу, анкилозу, вызывают хруст в тазобедренном суставе и боль.
Механические травмы и повреждения
Травмы тазобедренного сочленения представлены:
- врожденными аномалиями – врожденным вывихом, дисплазией тазобедренного сустава;
- приобретенными патологическими состояниями: ушибами, переломами, вывихами/подвывихами.
Тяжелые травмы этого сочленения встречаются реже, чем, например, коленного или голеностопного. Тазобедренный сустав представлен довольно прочными костями, которые могут перенести нагрузку около 1500 кг. Перелом костей сустава чаще всего происходит в самой тонкой его части – шейке бедренной кости. Травма обычно встречается в пожилом возрасте на фоне процессов деминерализации и нарушения архитектоники (строения) кости.
При остеопорозе костная ткань становится хрупкой, и достаточно незначительного механического воздействия (падения), чтобы шейка бедренной кости сломалась. У молодых людей перелом возникает только под действием значительного воздействия – сильного удара в область бедра, падения с большой высоты. Боль при переломе острая, резкая, ощущается даже в состоянии покоя. Подвижность сустава резко ограничена или невозможна.
Тазобедренный сустав защищен прочной суставной капсулой, связками и сухожилиями, мощными мышцами. Они надежно фиксируют сочленение, поэтому вывихи у взрослых также встречаются редко. Высокая встречаемость врожденного вывиха тазобедренного сустава у детей обусловлена несовершенством мышечно-связочного аппарата, недоразвитием структур сочленения.
У взрослых вывих может сопровождаться разрывом околосуставной капсулы, связок при высокоэнергетическом воздействии – сильном прямом ударе в бедро, падении на отведенную в сторону конечность, падении со значительной высоты, автомобильной аварии. Боль зависит от вида патологии и может не ощущаться вообще или быть выраженной, нестерпимой. также явным симптомом может быть боль при ходьбе в тазобедренном суставе.
Как диагностируют болезни?
Для установления точного диагноза применяют различные методы диагностики, которые зависят от причины заболевания и последствий патогенного процесса. Для установления выраженности боли применяют шкалы:
- вербальные категориальные, которые позволяют установить категорию (легкая, средняя, тяжелая) боли;
- числовые для определения интенсивности боли в баллах от 0 до 10;
- визуальные аналоговые шкалы используются для оценки болевых ощущений у маленьких детей, умственно отсталых и неграмотных пациентов.
Диагностика инфекционных заболеваний тазобедренного сустава включает лабораторные исследования – биохимические, бакпосев синовиальной жидкости, анализ на антитела, иммуноферментные анализы, клинические анализы крови и мочи.
Для установления состояния компонентов сустава используют инструментальные диагностические исследования:
- рентген (выполняется в прямой и боковой проекции);
- МРТ, КТ;
- УЗИ;
- сцинтиграфию;
- пункцию сустава;
- артроскопию сустава;
- гониометрию.
Для определения объема движений в суставе проводят различные тесты как в лежачем положении при расслабленных мышцах, так и стоя. Современные методы диагностики позволяют выявить признаки патологических процессов в тазобедренном суставе на ранней, а порой и доклинической (до появления симптомов) стадии и своевременно разработать тактику лечения.
Как лечат боль в тазобедренном суставе?
Как быстро избавиться от боли в тазобедренном суставе? Тактика лечения болевого синдрома в тазобедренном суставе зависит от обусловившей ее патологии. Лечение включает:
- медикаментозную терапию;
- физиотерапию;
- оперативное лечение.
При воспалительной природе боли применяют НПВС, анальгетики, а также уколы в сустав кортикостероидов и факторов роста. Лечение может происходить с использованием миорелаксантов, стимуляторов микроциркуляции, антиоксидантов, витаминов.
Блокирование рецепторов, воспринимающих и передающих боль, возможно с помощью опиоидных анальгетиков, которые влияют непосредственно на специфические рецепторы ЦНС. Лечение с использованием опиатов показано при сильной, нестерпимой постоянной боли.
При нейропатической боли, свойственной остеоартрозу и ревматоидному артриту, купировать синдром с помощью анальгетиков не удается. Для лечения нейропатических болевых ощущений рекомендуется применять антиконвульсанты и антидепрессанты.
Методы физиотерапии также способны облегчить боль. С целью лечения болевых ощущений применяют:
- лечение светом;
- ультрафонофорез с лекарственными препаратами;
- магнитотерапию;
- импульсные токи;
- ударно-волновую терапию;
- грязелечение;
- гидротерапию (серные, радоновые, сульфидные ванны);
- массаж.
Среди методов мануального лечения хороший эффект дает постизометрическая релаксация, акупунктура. Введение плазмы пациента, обогащенной тромбоцитами (PRP), внутрь тазобедренного сустава или гиалуроната способствуют более эффективному и безопасному лечению боли, чем, например, инъекции кортикостероидов.
Лечение сильной или хронической боли требует ограничения подвижности конечности. Для этого применяют различные ортезы, кинезиотейпирование. Кинезиотейпирование снимает нагрузку на сочленение, способствует быстрому восстановлению после травм, не ограничивает движений и может использоваться длительное время без побочных эффектов характерных гипсовым повязкам.
Во многих крупных городах нашей страны созданы кабинеты лечения боли, что говорит о важности этого симптома и необходимости правильно подобранного лечения. Часто медикаментозное лечение является лишь отсрочкой в проведении оперативного воздействия. При необратимых изменениях в тазобедренном суставе, например, некрозе, переломе шейки бедра, остеоартрите необходимо хирургическое лечение.
Полная или частичная замена сустава эндопротезом позволяет снизить боль и вернуть естественные функции. Кроме эндопротезирования, оперативное лечение заболеваний и травм тазобедренного сустава включает:
- остеотомию в различных техниках;
- артропластику;
- остеосинтез;
- артродез;
- артроскопию.
Современные хирурги отдают предпочтение органосберегающим малоинвазивным методам оперативного лечения. Но они не всегда могут окончательно решить проблемы патологии тазобедренного сустава. Эндопротезирование требует от специалиста большого опыта проведения подобного лечения и высокой квалификации. При замене сустава велик риск осложнений, потери подвижности, нарушения целостности протеза. Поэтому к выбору хирурга-ортопеда необходимо подходить с большой ответственностью.
Доктор Рокита Т.Г., который принимает пациентов со всей Украины и зарубежных гостей, в клинике Доктора Линько, выполнил не одну тысячу подобных операций. Эффективность его лечения подтверждена наградами, признанием коллег и благодарственными отзывами бывших пациентов.
После модерации отзыв будет опубликован!
 Тарас Рокита
Тарас Рокита
