- Дайджест роботи докторів Тараса та Романа Рокити за січень-квітень 2026 року
- Як розробляти руку після вивиху плеча
- Вивих кульшового суглоба після ендопротезування
- Дайджест роботи лікарів Тараса та Романа Рокити за листопад-грудень 2025 року
- Дайджест роботи доктора Рокити за серпень-жовтень 2025 року
- Архів статей
Переломи шийки стегна
Перелом шийки стегна є нагальною проблемою травматології. В економічно благополучних країнах вчені прогнозують різке збільшення рівня переломів проксимального відділу стегнової кістки, переважно (в 90% випадків) у осіб старшої вікової групи. Якщо у пацієнта 80 років перелом шийки стегна, лікування травми становить серйозну проблему, так як відзначаються важкі ускладнення (в 25-30%), складний і тривалий відновлювальний період, висока смертність. У нашій країні протягом року після травми гине до 24% хворих, і більше 50% стають інвалідами. Всі ці фактори вимагають розробки нових методів лікування перелому шийки стегна.
Загальна інформація про травму
Перелом шийки стегна – це порушення архітектоніки кістки в її проксимальному (верхньому) відділі в результаті впливу сил, що перевищують міцність кісткової тканини. Травма стегна класифікується з урахуванням топографії лінії перелому:
1. Базісцервікальні – коли лінія розлому пролягає внизу шийки стегна, трохи вище виростків (виступів) кістки.
2. Трансцервікальні – лінія перелому перетинає центральну частину шийки стегна.
3. Субкапітальні – лінія перелому проходить максимально близько проксимальної частини стегнової кістки.
На результат лікування впливає також величина кута, який утворюється між віссю кістки і лінією перелому. Чим ближче величина кута до 90°, тим гірше прогноз лікування травми – вище ризики зміщення кісткових уламків. Для оцінки ступеня тяжкості травми застосовується класифікація Пауелса:
- 1 – ˂ 30°;
- 2 – 30-50°;
- 3 – ˃ 50°.
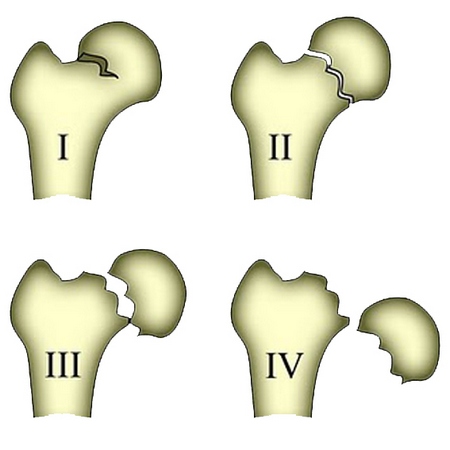
Для призначення правильної тактики лікування перелому шийки стегна важливо знати клінічну картину перелому. Класифікація Гардена допомогає розібрати види переломів шийки стегна:
1 ст. – неповний перелом, коли відламки кістки нероз’єднані, і верхівка кістки трохи повернута навколо осі, що на рентгенограмі виглядає як «вбитий» перелом.
2 ст. – повний перелом, що не супроводжується зміщенням кісткових уламків. Обидві частини повністю відокремлені, але утримуються в природному положенні за рахунок зв'язок.
3 ст. – повний перелом з частковим зміщенням, при якому відламки кістки, що утримуються зв'язками, трохи зміщаються – проксимальна частина кістки розгортається всередину і зміщується назовні.
4 ст. – пошкоджена не лише цілісність кістки, але і зв'язки, тому відламки роз'єднані і повністю зміщені.
Перераховані фактори впливають на результативність лікування травми. Через особливості структури тазостегнового суглоба, кровопостачання окремих частин стегнової кістки і наявності порушення щільності, структурованості кісткової тканини перелом шийки стегна погано зростається.
Кровопостачання стегнової кістки здійснюється за допомогою 2 гілок артерій, одна з яких проходить в головку через внутрішньосуглобову зв'язку. При переломі шийки кровопостачання припиняється. Встановлено, що вже через 24 години після травми в кістковій тканині проксимального відділу прогресують процеси ішемії, а через 48 годин відзначається некроз кісткових балок.
Перелом шийки стегна призводить до складної терапії лікування, яка полягає у відновленні кровопостачання в найкоротші терміни, в той час як основна частина постраждалих проходить консервативне лікування в домашніх або амбулаторних умовах, не роблячи операції. Тому при цій травмі такі високі показники інвалідності та летальності.
Частота виникнення травми шийки стегнової кістки щорічно збільшується. Крива травматизму (і зокрема переломів) має кілька виражених піків – один в дитячо-юнацькому віці, а другий – в літньому. Таку саме тенденцію має перелом шийки стегна. Встановлено, що ризик перелому шийки становить в:
- 50 років – 1,8%;
- 60 років – 4%;
- 70 років – 18%;
- 90 років – 24%.
Однак ця статистика не означає, що перелом шийки стегна в похилому віці й інші подібні травми – доля виключно старих. В останні роки збільшилася кількість молодих пацієнтів з переломами шийки стегна. Дослідники пов'язують зростання кількості травм з популярністю в молодіжному середовищі активних і екстремальних видів відпочинку, занять травмонебезпечними видами спорту, збільшенням кількості персонального автотранспорту.
Причина виникнення
Перелом шийки стегна найчастіше відбувається після 50 років. Як правило, перелому шийки у вікових людей передує падіння, і тільки в окремих випадках проблема може стати наслідком ударів по тазостегновому суглобу, підйому тяжкості і ін. Причиною травми при падінні можуть бути як внутрішні чинники, так і зовнішній вплив. Ендогенними причинами травми є:
- вікові зміни щільності кісткової тканини (остеопороз);
- неврологічні захворювання;
- ендокринні порушення, які призводять в тому числі до остеопорозу, гіперплазії передміхурової і щитовидної залози, ожиріння;
- злоякісні процеси в організмі;
- знижена фізична активність;
- погіршення функції сенсомоторного апарату – зниження гостроти зору, втрата слуху, порушення координації в просторі;
- операції на кінцівках;
- недостатність харчування.
Відзначаються гендерні відмінності в факторах, які призводять до травми. Так, наприклад, дослідження вітчизняних вчених показали:
|
Причина травми |
Частота зустрічальності перелому (у %) |
|
|
чоловіки |
жінки |
|
|
випадкові |
61,9 |
53,9 |
|
патології серцево-судинної системи |
19,1 |
36,3 |
|
порушення опорно-рухової системи |
11,9 |
4,4 |
|
нервово-м'язові захворювання |
4,8 |
3,3 |
|
зниження гостроти зору |
2,9 |
2,2 |
У жінок основною причиною падіння є порушення серцево-судинної функції – гіпертонічний криз, раптовий стенокардичний біль, церебральні порушення. У чоловіків основну частку причин, які має перелом шийки стегна, складають випадкові падіння, обумовлені зовнішніми, середовищними фактори (сніг, лід, незручне взуття, ходьба без тростини, погане освітлення).
Перелом шийки стегна в похилому віці зумовлений наступними факторами:
- порушення координації;
- зміна ходи;
- зміна ментального статусу (старече слабоумство, хвороба Альцгеймера);
- зниження нервово-м'язових рефлексів (швидкості передачі сигналів по нервових волокнах і відповідної реакції на подразник);
- обмеження рухливості в результаті вікових і системних захворювань опорно-рухового апарату;
- м'язова слабкість.
Крім того, падіння може бути викликане прийомом деяких лікарських препаратів, алкоголю, променевого лікування.
Найбільш значущою причиною перелому є зниження якості кістки (архітектоніки) і зменшення мінеральної щільності кісткової тканини. У жінок цей фактор відзначається частіше, так як властивості міцності проксимального відділу стегна у них нижче, ніж у чоловіків. Це обумовлено тим, що у них менше шийно-діафізарний кут, тонше шийка стегна і частіше відзначається остеопороз.
У літньому віці відрізняється і біомеханіка процесу падіння. Пацієнт найчастіше падає на область великого вертіла стегнової кістки. При низькій масі тіла, відсутності жирової подушки на стегнах небезпека перелому шийки стегна істотно зростає. Перераховані фактори виявляються достатніми, щоб навіть при незначному впливі стався перелом шийки стегна.
У осіб молодого віку травма зустрічається набагато рідше, ніж у літніх. Якщо структура і щільність стегнової кістки не пошкоджена, то вона витримує тиск до 3 тис. кг, а навантаження на вигин – до 2,5*103 Н. Тому, щоб зламати здорову кістку, необхідно докласти значних зусиль. Найчастіше причиною перелому шийки стегна у молодих людей є транспортна аварія, падіння зі значної висоти, високоенергетичний вплив в область суглоба – прямий сильний удар в стегно і інші види сильних травм.
Симптоми і діагностика
Ознаки перелому залежать від виду пошкодження:
1. Відкритий перелом шийки стегна відзначається порушенням цілісності м'яких тканин, сильною крововтратою, сильним болем. Кінцівка займає неприродне, вимушене положення, рухова функція повністю порушена.
2. Закритий перелом шийки стегна без зміщення характеризується тупим болем, який посилюється під час руху. Гематома, як правило, відсутня, набряк виражений.
3. Вколочений перелом шийки стегна - уламки кісток вбиваються один в одного. Біль менш гострий, пацієнт може опиратися на ногу.
4. Субкапітальний перелом шийки стегна - лінія зламу знаходиться під голівкою стегнової кістки. Характеризується гострим болем, неможливістю рухати ногою.
5. Закритий перелом зі зміщенням головки і шийки: синець і пухлина більш виражені, відзначається скорочення кінцівки (до 4 см).
Для травми характерний синдром «прилип» п'яти. У лежачому положенні потерпілий не здатний підняти ногу, стопа спирається на зовнішнє ребро. При постукуванні по п'яті людина відчуває біль в тазу і паху. При промацуванні місця пошкодження пацієнт скаржиться на посилення больового синдрому.
Для встановлення точного діагнозу, ступеня тяжкості травми, локалізації перелому призначають інструментальні дослідження:
- рентгенографія;
- МРТ, КТ;
- сцинтиграфія.
При направленні пацієнта на операцію проводиться поглиблена діагностика для виявлення протипоказань та супутніх захворювань. Після отримання результатів діагностичного обстеження розробляють індивідуальну схему лікування. Без адекватної терапії підвищується ризик виникнення ускладнень патології у вигляді флегмони стегна, тромбоемболії, нестабільної форми ІХС, серцевої недостатності, порушення ритму серця, госпітальної пневмонії.
Лікування
Перелом шийки стегна потребує консервативного методу лікування. Консервативне лікування спрямоване на купірування симптомів – болю, набряку, запалення. Воно може застосовуватися в якості підтримуючої терапії після операції. Однак на підставі досліджень вітчизняних і зарубіжних вчених доведено, що відстрочені наслідки переломів шийки стегна безпосередньо залежать від тактики ведення пацієнтів.
Вичікувальна, пасивна тактика, використання маловитратних технологій терапії, відмова в хірургічному лікуванні віковим пацієнтам призводять до застосування тривалої іммобілізації, ускладнень травми, інвалідності.
Там, де є висока оперативна активність лікування переломів шийки стегна, достовірно нижче летальність, як найближча, так і віддалена. Тому провідні травматологи вважають ендопротезування найбільш ефективним методом лікування переломів стегна з проведенням патогенетичної терапії остеопорозу, що дозволяє впливати на ремоделювання кісткової тканини навколо імплантату.
Перелом шийки стегна за допомогою закритого металостеосинтезу вперше лікувався німецьким хірургом Карлом Рудольфом Лангенбека в середині XIX в. Він застосував в ході операції сталеву спицю для з'єднання уламків. Аж до сьогодні запропоновані в різний час конструкції для остеосинтезу не могли дати хорошого результату через ненадійність конструкції, безлічі ускладнень, зміщення уламків, незрощень, контрактур.
Сучасні гвинтові конструкції створюють і розраховують відповідно до законів біомеханіки, математичного моделювання, що істотно підвищує ефективність лікування. Нові методи оперативного втручання включають:
- Геміартропластику – часткову заміну суглоба. Імплантат встановлюється замість головки і шийки кістки. Операція виконується тільки літнім і малоактивним людям, при некрозі головки кістки або за результатами невдалого попереднього остеосинтезу.
- Ендопротезування – даний метод має низку переваг, наприклад, меншу тривалість операції (близько 40 хв.), незначну крововтрату і мінімальний ризик післяопераційних ускладнень, короткий термін реабілітації і більш повне збереженнм тканин кульшової западини.
Операція показана навіть при наявності системних патологій – діабету, серцевої і легеневої недостатності.
Операція помірної вальгусно-антеверсіонної реконструкції використовується при остеосинтезі нестабільних зміщених переломів стегна. Ця тактика має високу ефективність – 87,3% випадків повернення суглобової рухливості. Коли можна ходити після перелому шийки стегна? Для повного відновлення після операції потрібно значно менше часу – 170 днів. Застосування профілактичних технік незрощення і ішемії тканин головки робить операцію ефективною, безпечною. Невеликий розріз після ендоскопічної операції заживає швидко, не залишаючи грубих шрамів.
Вчені продовжують розробляти нові методики хірургічного лікування переломів стегна, ведення операції, домагаючись відмінних результатів і повного відновлення функції кінцівки. Як розробляти ногу після перелому шийки стегна? Для кращого відновлення лікування доповнюється фізіотерапією, масажем, комплексом ЛФК. Медикаментозне лікування допомагає уникнути ризиків ускладнень після операції.
Травматичне пошкодження вимагає комплексного підходу, і тоді результат лікування буде високим. Лікар ортопед-травматолог Тарас Рокита надасть висококваліфіковану медичну допомогу в лікуванні перелому будь-якої складності.
Відгук буде опубліковано після перевірки!
 Тарас Рокита
Тарас Рокита

